L’impianto di device intracardiaci (pacemaker, defibrillatori, resincronizzatori) è entrata da anni nella pratica clinica, come da raccomandazioni delle più importanti Linee Guida internazionali. La loro efficacia è stata dimostrata sia per la cura dei sintomi che per la capacità di migliorare la prognosi dei pazienti (sopravvivenza) in molti ambiti quali la bradicardia sintomatica, la cardiopatia dilatativa/ipertrofica, la cardiopatia ischemica in fase avanzata o lo scompenso cardiaco. Esaminiamo in quest’articolo le infezioni dei device, nelle quali vengono incluse anche le infezioni da cateteri da dialisi/chemioterapia in quanto la loro gestione è sostanzialmente molto simile.
Indice
Infezione: complicanza rara ma potenzialmente fatale
L’infezione di device intracardiaci è una complicanza fortunatamente rara, che può insorgere a distanza più o meno breve dall’impianto. Recenti studi che hanno coinvolto un numero elevato di pazienti, hanno evidenziato un’incidenza che varia dall’1% al 4% in base al tipo di device ed al numero di cateteri impiantati. I fattori di rischio che sono risultati maggiormente associati a tale complicanza sono sia fattori legati alla procedura e al tipo di device impiantato, sia legati a caratteristiche del paziente. Infatti nel primo caso, la presenza di complicanze periprocedurali, un reintervento su device già impiantato oppure la presenza di più cateteri (per esempio resincronizzatori biventricolari) sono risultati essere a maggior rischio di complicanze. Nel secondo caso invece, la presenza di comorbilità come l’insufficienza renale o respiratoria cronica, l’assunzione di anticoagulanti hanno evidenziato un rischio maggiore. I patogeni più frequentemente coinvolti sono i batteri, in particolare lo Staphilococcus aureus, gli Staphilococci coagulasi negativi, gli Streptococci viridanti e gli Enterococchi. Nei pazienti con compromissione delle difese immunitarie (per esempio pazienti in terapia con immunosoppressori) si possono isolare anche germi più rari come i funghi.
Tuttavia l’aumento esponenziale di procedure che prevedono l’impianto di device intracardiaci ha reso questa temibile complicanza relativamente più frequente. Di conseguenza sono necessari centri di alta specializzazione per la gestione specifica di questa evenienza.
Definizione e Classificazione
Le infezioni da device possono essere distinte in base alla sede in:
-infezione della tasca;
-batteriemia;
-endocardite coinvolgente valvola/e o catetere/i;
-combinazione delle precedenti.
L’infezione della tasca si presenta come infiammazione della regione dove è stato posizionato il generatore del device (solitamente in sede prepettorale sinistra), con le classiche manifestazioni tipiche del processo flogistico: calore, arrossamento, tumefazione, dolore. In casi più eclatanti, può essere presente addirittura una erosione della cute con fuoriuscita di pus e diretta visualizzazione del materiale impiantato. I pazienti possono manifestare una sintomatologia solo locale nei casi meno gravi, oppure più generalizzata nei casi gravi, con febbre, brividi di freddo, malessere, astenia.
La batteriemia è la presenza di batteri nel circolo ematico, che può accompagnarsi a sintomatologia quale brividi di freddo, febbre e malessere.
L’endocardite è caratterizzata da batteriemia associata ad infezione di valvole cardiache e/o di cateteri dei device impiantati. L’infezione di tali strutture si evidenzia con la presenza di vegetazioni, ossia materiale trombotico infetto attaccato ad esse e fluttuante nel circolo ematico. Se l’infezione progredisce, la vegetazione può crescere e staccarsi determinando quadri da embolia periferica anche gravi (per es. embolia polmonare, ictus, embolia agli arti inferiori). In altri casi, può portare alla distruzione delle valvole, con affanno fino allo scompenso cardiaco.
Diagnosi
La diagnosi di infezione di device non è sempre agevole e dipende molto dalla presentazione clinica. In alcuni pazienti, la sintomatologia è molto vaga e generica per cui si arriva purtroppo ad una diagnosi solo tardivamente. Nei casi eclatanti invece, è fondamentale contattare il prima possibile un centro di riferimento che possa prendere in carico il paziente.
I sintomi principali riferiti dal paziente sono l’astenia e la dispnea. Il segno clinico più caratteristico è quello della febbre solitamente persistente e resistente alle normali terapia.
La raccolta della storia del paziente così come la visita clinica rivestono un ruolo fondamentale, al fine di poter associare la sintomatologia riferita alla possibile causa. Quindi una volta posto il dubbio diagnostico, il paziente verrà sottoposto a vari approfondimenti diagnostici tra cui:
-emocolture seriate;
-ecocardiogramma transtoracico e/o transesofageo;
-tomografia assiale computerizzata (TAC total body);
-esame PET-TC.
Le emocolture consistono in un prelievo ematico effettuato in sterilità che viene analizzato con lo scopo di mettere in evidenza la presenza di germi patogeni (batteri, funghi) in circolo. Ad esse, si associa l’antibiogramma che testa la sensibilità del germe isolato a vari antibiotici al fine di individuare la terapia più efficace. Poiché il sangue è di solito sterile, l’isolamento di germi in questa sede è molto suggestiva di patologia ed è un campanello d’allarme per effettuare ulteriori approfondimenti.
L’ecocardiogramma transtoracico viene eseguito con una sonda che viene posizionata sul torace del paziente e che permette di visualizzare le strutture cardiache e la loro funzione. I germi che si trovano nel circolo ematico possono facilmente arrivare a livello cardiaco e aderire alle strutture valvolari o ai cateteri del device lì presenti. Con l’ecocardiogramma transtoracico, si ricerca l’eventuale interessamento di queste strutture da parte dell’infezione, che si presenta sotto forma di vegetazioni (trombi infetti adesi alle strutture e fluttuanti nel circolo ematico). Non sempre le vegetazioni sono però evidenziabili per vari motivi. Innanzitutto, potrebbero essersi già staccate embolizzando in un altro organo, oppure potrebbero essere molto piccole. In quest’ultimo caso, si può eseguire un ecocardiogramma transesofageo che utilizzando una sonda che viene posizionata a livello esofageo, permette di studiare anche strutture di più piccole dimensioni. Esso rappresenta un esame di secondo livello, che necessita della preparazione del paziente, ma fondamentale per il completamento dello studio del cuore. I cateteri dei device sono infatti situati solitamente in una posizione più posteriore, che viene meglio studiata tramite esame transesofageo. Quest’ultimo è inoltre necessario per studiare il funzionamento delle valvole protesiche oppure per ricercare la presenza degli esiti dell’infezione (presenza di ascessi o fistole, degenerazione delle valvole, distacco di protesi).
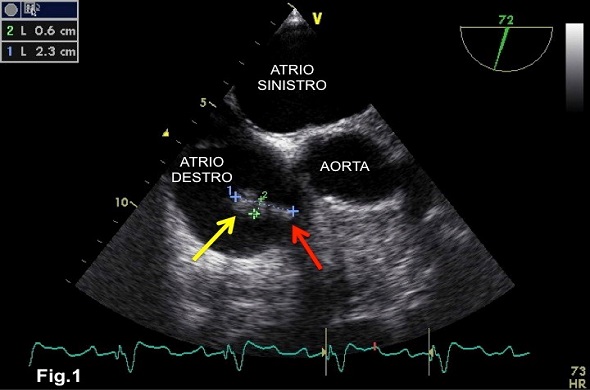
Fig.1 = immagine ecocardiografica transesofagea che evidenzia una vegetazione (freccia rossa) adesa al catetere del pacemaker (freccia gialla) nel suo decorso in atrio destro. Tale vegetazione è fluttuante in atrio destro ed è lunga 2.3 cm con uno spessore di 0.6 cm.

Fig.2 = immagine ecocardiografica transtoracica sottocostale che evidenzia una vegetazione (freccia rossa) adesa al catetere del defibrillatore (freccia gialla). Tale vegetazione è molto mobile e fluttua in ventricolo destro.
La TAC è un esame radiologico che può essere eseguito in un unico distretto oppure generalizzato a tutto il corpo. Quando necessario, viene integrato con l’iniezione di mezzo di contrasto. Nei pazienti con infezione di device, la TAC ha lo scopo di andare ad individuare eventuali embolizzazioni periferiche che possono talvolta essere silenti quindi misconosciute, ma che rappresentano un dato importante per la programmazione del percorso terapeutico. Il distretto più studiato è il circolo polmonare, essendo in stretta continuità con le sezioni cardiache destre dove si trovano i cateteri. Quando però l’infezione è più diffusa e l’endocardite coinvolge anche valvole/strutture di sinistra, è necessario ricercare embolizzazioni sistemiche, ossia a livello per esempio della milza, dei surreni, dell’encefalo, delle ossa. Nel caso di coinvolgimento cerebrale, è utile integrare i dati ottenuti con una risonanza magnetica dell’encefalo (RMN) che ha una maggiore accuratezza diagnostica.

Fig.3 = immagini angio-TC di un paziente con infezione di catetere di pacemaker ed embolizzazione polmonare, eseguite a distanza di 1 settimana durante il ricovero. Nella Fig.3b si evidenzia l’occlusione del ramo arterioso polmonare che nella Fig.3a era ben visualizzato con il mezzo di contrasto.
La PET-TC è un esame scintigrafico che riesce ad individuare le regioni di maggiore attività metabolica del corpo. Poiché le aree infette hanno un metabolismo aumentato, questo esame è utile per riuscire a discriminare le lesioni attive. Da considerare, che non è un esame semplice da interpretare (per esempio in caso di infiammazione, in caso di lesione cerebrale per l’elevata captazione di base dell’encefalo, in caso di tumore, in caso di recente intervento chirurgico). Per tale motivo è raccomandabile la sua esecuzione in centri esperti di diagnosi e terapia delle infezioni/endocardite di device.
Nell’ambito del processo diagnostico, è importante capire quando possibile la provenienza del germe responsabile, soprattutto per evitare recidive. In questa ottica, possono pertanto essere prescritti esami quali l’urinocoltura (ricerca di un’infezione urinaria), una visita odontoiatrica (ricerca di ascessi dentari, carie non curate) oppure una colonscopia (ricerca di polipi intestinali misconosciuti).
Terapia
La corretta diagnosi è fondamentale per poter iniziare il prima possibile una terapia antibiotica mirata, l’unica in grado di eradicare il germe responsabile dell’infezione. Spesso la terapia antibiotica è lunga e può durare numerose settimane. Di pari passo, l’individuazione dell’estensione della malattia (solo alla tasca, ai cateteri, alle valvole del cuore, embolie periferiche, oppure combinazione delle stesse) è essenziale per inquadrare il paziente e programmare l’iter terapeutico.
L’infezione di device è una patologia complessa, che solitamente necessita di ricovero ospedaliero e della collaborazione di più specialisti per la gestione del paziente. Infatti il cardiologo, l’infettivologo, l’elettrofisiologo e il cardiochirurgo (il cosiddetto “Endocarditis team”) collaborano strettamente per definire il programma migliore in ciascun caso, definendo anche i tempi di intervento. Infatti nella maggior parte dei casi, sia che si tratti di infezione localizzata alla tasca che di infezione estesa ai cateteri con endocardite, le Linee Guida internazionali raccomandano l’estrazione di tutto il device. Quest’ultima viene effettuata per via percutanea in centri specializzati, con monitoraggio durante/post procedura e reimpianto del device quando necessario. In casi selezionati, può essere necessario l’intervento cardiochirurgico, da programmare caso per caso. La terapia antibiotica mirata deve essere continuata per alcune settimane dopo l’estrazione.
Prognosi
L’infezione di device è una patologia insidiosa, che è associata ad una peggiore prognosi soprattutto quando vi è endocardite dei cateteri/valvole cardiache e quando il device infetto non viene rimosso. Gli aspetti inoltre da ricercare nei pazienti con questa patologia sono l’embolizzazione della vegetazione, la presenza/comparsa di insufficienza tricuspidale significativa e la disfunzione del ventricolo destro. Queste situazioni possono infatti peggiorare anche bruscamente le condizioni del paziente e devono essere strettamente monitorate.
Una volta dimesso, il paziente dovrà effettuare controlli periodici sia infettivologici (per seguire il corso dell’infezione e confermare la sua scomparsa), che cardiologici (per monitorare la funzione cardiaca/valvolare, la ripresa del ritmo).
Cosa sono i ghost?
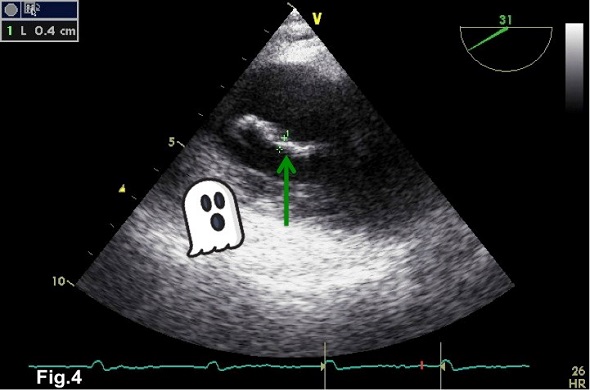
Fig.4 = immagine ecocardiografica transesofagea in un paziente post-estrazione di device infetto, che mostra la presenza di un ghost (freccia verde) tubulare e mobile al posto del catetere estratto.
Dopo la rimozione del device infetto e dei suoi cateteri, può succedere di ritrovare nelle cavità cardiache delle strutture tubulari mobili, che vengono chiamate ghost, ossia fantasmi. Esse sono sostanzialmente delle guaine fibrose che ricalcano il decorso dei cateteri rimossi. Poiché possono riscontrarsi anche dopo estrazione di device non infetti, non sono per forza sinonimo di persistenza dell’infezione. Nel tempo infatti, i ghost possono anche scomparire, ma altre volte possono invece embolizzare o favorire una nuova infezione. Non esistono ad oggi ancora dati certi, ma sicuramente la loro presenza è un fattore da seguire con molta attenzione durante il follow up, sia clinicamente che con esami ecocardiografici ripetuti. In alcuni casi, può essere utile prolungare la durata della terapia antibiotica oppure iniziare una terapia con anticoagulanti. Ogni situazione va comunque sempre valutata caso per caso.
Contatta l’esperto in merito a questo argomento
Dott. ssa Sara Hana Weisz
Cardiologo, Esperta in Ecocardiografia Transtoracica e Transesofagea applicata allo Studio delle Valvulopatie.
Dirigente Medico I livello
UOSD Cardiologia: centro di riferimento per il trattamento di malattie infettive con interessamento cardiaco, endocarditi infettive e infezioni di device.
AORN dei Colli – Ospedale Cotugno
Napoli