Indice
Le cardiopatie congenite

Le cardiopatie congenite sono malformazioni che interessano le strutture anatomiche del cuore: i setti, ossia le pareti che fanno da divisori delle camere cardiache, le valvole cardiache o il muscolo cardiaco o le grosse arterie collegate al cuore.
Esse si sviluppano durante la vita embrionale e fetale tra la seconda e la decima settimana di gestazione; la maggior parte delle volte, sono ben tollerate durante la gravidanza e diventano sintomatiche solo dopo la nascita.
Per il 5-10% delle malformazioni sono state identificate alterazioni cromosomiche. In genere, comunque, i meccanismi che portano alla formazione del difetto congenito sono comunque multifattoriali: presenza di un parente di primo grado con cardiopatia congenita, infezioni della madre come rosolia nel primo trimestre di gravidanza, miocarditi o altre infezioni cardiache nell’ultimo trimestre, diabete mellito gestazionale o assunzione di farmaci come litio e acido valproico, aumentano il rischio di avere bambini affetti da cardiopatie congenite.
Una cardiopatia congenita è presente in 8-10/1000 neonati; tra queste, le cardiopatie ad emergenza neonatale presentano un’incidenza del 2-3/1000
La diagnosi prenatale

Negli ultimi anni il campo della cardiologia pediatrica è stato caratterizzato da un crescente sviluppo della diagnosi e cura del neonato cardiopatico. Grazie ai grandi progressi della diagnostica per immagini, è possibile porre diagnosi di cardiopatia congenita critica già durante la gravidanza con l’esecuzione di un ecocardiogramma fetale: questo consente infatti la pianificazione del tempo e della sede del parto; inoltre il perfezionamento dell’assistenza al neonato cardiopatico in terapia intensiva neonatale, permette il trasferimento rapidamente e in migliori condizioni nei reparti specializzati di cardiologia pediatrica interventistica e cardiochirurgia pediatrica.
Le cardiopatie congenite critiche
La maggior parte delle malformazioni cardiache con esordio neonatale si presentano con manifestazioni cliniche importanti entro i primi 3-7 giorni di vita.
Solitamente necessitano di trattamento chirurgico entro il primo mese di vita.
La classificazione di queste forme è complessa e di difficile comprensione senza una conoscenza approfondita della anatomia cardiaca del feto e della circolazione fetale. In mancanza della diagnosi prenatale, è importante orientare la diagnosi e quindi decidere di inviare con urgenza il neonato ad un centro di terzo livello o iniziare una terapia nel punto di nascita al fine di ottenere una stabilità cardiocircolatoria prima del trasporto.
Per questo motivo proponiamo una distinzione delle urgenze/emergenze cardiologiche neonatali in due gruppi:
- Urgenze cardiologiche interventistiche (trattamento con tecniche di emodinamica o intervento cardiochirurgico): cardiopatie congenite che richiedono una correzione alla nascita, o comunque nelle prime settimane di vita.
- Urgenze cardiologiche mediche:cardiopatie congenite che non richiedono abitualmente la correzione in epoca neonatale, bensì un’attenta valutazione clinica e la prescrizione di terapia farmacologica antiscompenso, con controlli cardiologici fino al trattamento.
Cardiopatie con cianosi alla nascita
Le cardiopatie congenite che si presentano con cianosi in epoca neonatale sono tutte forme severe e sono costituite da:
- trasposizione dei grossi vasi
- la tetralogia di Fallot
- le forme di stenosi critica o di atresia della valvola polmonare
- l’anomalia di Ebstein
- ritorno venoso polmonare anomalo totale
Cardiopatie con scompenso cardiocircolatorio alla nascita
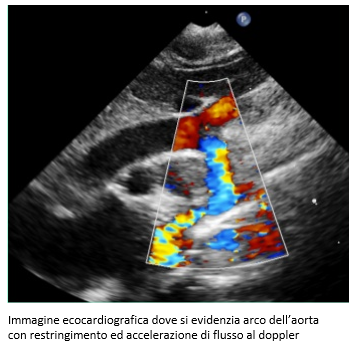
Le cardiopatie che si presentano con scompenso cardiocircolatorio sono:
- coartazione aortica critica
- stenosi aortica critica
- sindrome del ventricolo sinistro ipoplastico
Un’altra rara causa di scompenso cardiaco neonatale (in genere non alla nascita ma dopo le prime settimane di vita) è rappresentata dall’origine anomala delle arterie coronarie. L’anomalia più comune è origine della coronaria sinistra dall’arteria polmonare.
In tutte le patologie sopraelencate, vi sono delle “ostruzioni” anatomiche che impediscono il normale passaggio del flusso sanguigno dal cuore verso i polmoni o verso gli organi periferici (cervello, rene, fegato etc). In questi neonati quindi, la sopravvivenza e è legata alla presenza e alla pervietà del dotto di Botallo.
Il dotto è un condotto arterioso che durante la vita fetale e nelle prime ore dopo la nascita garantisce un flusso di sangue tra arco dell’aorta e arteria polmonare. In tutti i neonati, con l’inizio della respirazione dopo la nascita, il dotto tende spontaneamente a chiudersi.
Nelle cardiopatie ad emergenza neonatale i neonati possono rimanere asintomatici finché il dotto si mantiene pervio; quando il flusso transduttale si riduce, dopo i primi giorni di vita, il quadro clinico si manifesta in modo drammatico.
Una volta sospettata o posta la diagnosi di cardiopatia dotto-dipendente è possibile somministrare un farmaco (Prostaglandina) che mantiene il dotto arterioso aperto e ne impedisce la chiusura; ciò permette di stabilizzare le condizioni del neonato e programmare il trasferimento presso il centro di terzo livello con tranquillità.
Urgenze cardiologiche mediche
Female doctor pediatrician and patient smiling child baby
- Difetto interventricolare
- Canale atrio-ventricolare completo
- Dotto arterioso pervio di ampie dimensioni
- Finestra aorto-polmonare
- Aritmie
Costituiscono la causa più frequente di scompenso cardiaco dopo il primo mese di vita e non danno quasi mai segno di sé alla nascita e nelle prime settimane di vita.
In epoca neonatale il loro sintomo più importante è un ridotto accrescimento ponderale (non spiegabile con altre situazioni cliniche) e che quindi può essere dovuto ad una cardiopatia congenita, accompagnato da sudorazione ed affaticamento durante la suzione. Un attento esame presso un centro di cardiologia pediatrica permetterà di porre diagnosi, iniziare l’opportuna terapia e programmare la tecnica terapeutica di scelta (interventistica percutanea o chirurgica).
La gestione del neonato con cardiopatia congenita critica quindi, è oggi possibile grazie ai sempre crescenti progressi tecnologici e alla presenza di un team multidisciplinare (Heart pediatric team) nel centro di terzo livello composto da cardiologi e cardiochirurghi pediatri, neonatologi, cardioanestesisti ed infermieri altamente specializzati.
Contatta l’esperto in merito a questo argomento.
Dott.ssa Marianna Carrozza
Cardiologo Pediatra
UOC Cardiologia ed UTIC pediatrica
Università degli studi della Campania “Luigi Vanvitelli”
AORN dei Colli – Ospedale Monaldi
Napoli