La dissezione coronarica spontanea rappresenta una causa relativamente infrequente di infarto miocardico.
A differenza della classica sindrome coronarica acuta dovuta alla malattia aterosclerotica e/o alla formazione di trombi nelle coronarie, essa colpisce soggetti più giovani, generalmente donne.
Indice
- 1 Dissezione coronarica spontanea, definizione e significato
- 2 Quali sono le cause della dissezione coronarica?
- 3 Sintomatologia della dissezione coronarica
- 4 Dissezione coronarica, la diagnosi
- 5 Trattamento della dissezione coronarica
- 6 Dissezione coronarica, la prognosi
- 7 Come prevenire la dissezione coronarica spontanea?
Dissezione coronarica spontanea, definizione e significato
La definizione di dissezione coronarica spontanea è necessaria per escludere le forme iatrogene, ovvero che si verificano in corso di coronarografia e/o di angioplastica coronarica (provocate dall’effetto traumatico dei materiali sulle coronarie), che in genere vengono prontamente riscontrate e trattate in tale sede.
Il sesso femminile è interessato nell’80% dei casi. L’età media per le donne è di 38 anni, per gli uomini di 46 anni.
Si stima che l’1-4% delle sindromi coronariche acute sia dovuto a una dissezione coronarica.
In genere sono colpiti soggetti senza fattori di rischio cardiologici.
Quali sono le cause della dissezione coronarica?
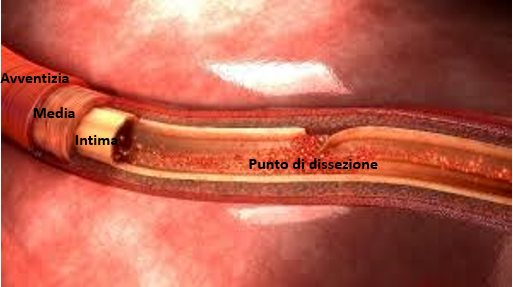
Il meccanismo che comporta la dissezione coronarica è la rottura delle pareti di un’arteria coronarica.
Queste sono costituite da 3 strati, dette tonache, che si chiamano intima, media ed avventizia, andando dall’interno all’esterno.
La dissezione coronarica è caratterizzata da una lacerazione dello strato più interno, ovvero l’intima, che comporta uno slaminamento del vaso.
Il sangue potrà quindi andare all’interno di queste lamine e scorrere all’interno della tonaca media creando quello che è definito in termini tecnici falso lume.
Fattori associati a un aumentato rischio di dissezione coronarica sono fasi di disregolazione ormonale (ad esempio in menopausa, nel post-partum o nell’ultimo trimestre di gravidanza), picchi ipertensivi e la presenza di familiarità per eventi simili.
A differenza della dissezione aortica, che rappresenta uno degli eventi più drammatici in cardiologia, la dissezione coronarica raramente produce effetti devastanti. Tuttavia la formazione del falso lume può determinare un’ostruzione al flusso più o meno severa causando quindi lo sviluppo di un infarto miocardico più o meno grave in relazione, oltre che al grado di ostruzione, al tipo di vaso interessato e alla localizzazione nell’ambito di quest’ultimo.
Sintomatologia della dissezione coronarica
La sintomatologia del dolore toracico da dissezione coronarica non è differente da quella del tipico infarto miocardico acuto, quindi dolore toracico acuto, di significativa intensità, oppressivo, in sede retrosternale, al giugulo e/o alla bocca dello stomaco con irradiazione al braccio sinistro o ad entrambe le braccia.
Nel caso di dissezioni dell’arteria coronaria destra può essere presente nausea, pressione arteriosa bassa e vomito.
Raramente possono verificarsi quadri di particolare compromissione emodinamica, con quadri di shock o persino esordio con arresto cardiaco in relazione generalmente al coinvolgimento di coronarie di particolare rilevanza (ad esempio il tronco comune o l’origine dell’arteria coronaria destra). Come ogni infarto sono possibili complicanze aritmiche anche fatali.
Dissezione coronarica, la diagnosi
L’iter diagnostico è quello tipico del paziente con sospetto infarto miocardico.
La maggior parte dei pazienti con dissezione coronarica presenta all’esordio alterazioni dell’ECG (sopraslivellamento del tratto ST in più derivazioni, sottoslivellamento del tratto ST diffuso etc) tali da determinare l’esecuzione di una coronarografia urgente.
Sono anche possibili casi più sfumati, con episodi di dolore di breve durata e a pronta remissione, tuttavia in genere anche in questi casi sono presenti alterazioni abbastanza conclamate dell’ecocardiogramma (alterazioni nella cinetica delle pareti del ventricolo sinistro), degli esami di laboratorio (incremento dei valori ematici dei markers cardiaci quali troponina T o I e CK-MB) e dello stesso elettrocardiogramma.
Trattandosi di pazienti giovani, a volte si può essere un po’ restii ad eseguire l’esame coronarografico, che è tuttavia necessario per escludere ad esempio una miocardite, una sindrome di Tako-Tsubo o altre patologie coronariche.
Generalmente la dissezione coronarica presenta un aspetto abbastanza peculiare all’angiografia (immagine cosidetta “a doppio binario” per opacizzazione del falso lume, oppure evidenza di improvvisa riduzione del calibro della coronaria per una porzione abbastanza estesa con “riallargamento” del vaso più distalmente). In alcuni casi può essere utile l’imaging intracoronarico, con medotiche quali IVUS e/o OCT, per una migliore valutazione di forme minori o con diagnosi non chiara, va tuttavia considerato anche il rischio insito nel posizionare fili guida e sonde in una coronaria che presenta un falso lume.
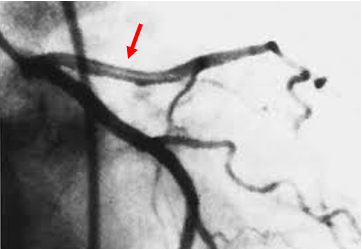
Trattamento della dissezione coronarica
Il trattamento della disseziona coronarica è generalmente conservativo: questa infatti tende nella gran parte dei casi ad una ricanalizzazione spontanea completa nel giro di alcuni giorni-settimane dall’evento.
Per questo motivo in genere quando il flusso distale è conservato (in termini tecnici, è presente un flusso TIMI 2-3) si tende a lasciare la coronaria così come la si trova.
Soltanto nei casi in cui una coronaria risulti ostruita dal falso lume (con flusso TIMI 0-1) si cerca di riaprirla mediante angioplastica ed eventuale impianto di stent.
Si tratta tuttavia di procedure abbastanza complesse anche per operatori con buona esperienza per la difficoltà di posizionare il filo guida (su cui viaggiano i palloni e gli stent) nel vero lume e non nel falso lume.
Andare a pallonare o a stentare il falso lume (ma anche lo stesso passaggio con il filo guida) può infatti causare l’occlusione irreversibile della coronaria o nei casi peggiori la rottura completa di questa con conseguente perforazione, occorre pertanto estrema prudenza.
Le dissezioni del tronco comune, fortunatamente abbastanza rare, si presentano in genere con quadri di shock cardiogeno che richiede necessariamente un intervento, e restano gravate da un elevato tasso di mortalità.
Peraltro, quando è coinvolto l’ostio di una coronaria (tronco comune o arteria coronaria destra) è buona norma escludere il coinvolgimento dell’aorta ascendente mediante angio-TAC.
Il trattamento farmacologico di tali pazienti è controverso per assenza di studi clinici in merito, è generalmente consigliato l’utilizzo della doppia terapia antiaggregante (con Cardioaspirina ed un inibitore del recettore P2Y12 quale il Ticagrelor (Brilique), il Clopidogrel (Plavix) e il Prasugrel (Efient), con le stesse tempistiche dei pazienti con infarto “tradizionale”. Vanno aggiunti farmaci per il controllo pressorio quali ACE-inibitori, sartani, beta-bloccanti e calcio-antagonisti. E’ controverso l’uso delle statine.
Dissezione coronarica, la prognosi
La prognosi è generalmente favorevole, per la citata tendenza della dissezione coronarica alla guarigione spontanea.
Tuttavia, la durata dell’occlusione del flusso ed il tipo di vaso coinvolto determinano l’eventuale comparsa di un infarto miocardico più o meno esteso; mentre la coronaria guarisce, recuperando il suo aspetto normale, il tessuto muscolare cardiaco non è purtroppo in grado di rigenerarsi e pertanto l’infarto purtroppo resta.
La prognosi è peggiore nelle forme complicate da esteso infarto anteriore o da quelle con interessamento del tronco comune e/o dell’aorta ascendente.
Come prevenire la dissezione coronarica spontanea?
Vi è una certa quota di recidiva di dissezione coronarica in chi ha già presentato un evento.
Pur non esistendo dati certi (si tratta di una patologia relativamente rara e in alcuni aspetti poco conosciuta), è presumibile che l’utilizzo dei beta-bloccanti e più in generale un adeguato controllo dei valori pressori nel tempo possa ridurre l’incidenza di recidive.
Contatta l’esperto in merito a questo argomento.
Dott. Fabio Magliulo
Cardiologo Emodinamista, esperto in diagnosi e terapia della cardiopatia ischemica
Dirigente Medico I livello
Asl Napoli 1
UOC Cardiologia
Ospedale San Giovanni Bosco
Napoli