Lo spasmo coronarico è legato ad una improvvisa contrazione della parete muscolare che avvolge i vasi coronarici che determina a sua volta una repentina riduzione al flusso di sangue a valle proprio come se ci fosse un’ occlusione.
È il processo alla base dell’ angina vasospastica.
Indice [nascondi]
Che cos’è lo spasmo coronarico?
Tale patologia è una causa di dolore toracico “anginoso”, ovvero di origine cardiaca o per essere ancora più precisi, legato alle coronarie.
Conosciuta in ambito cardiologico anche come angina di Prinzmetal, è relativamente rara, sebbene spesso sottovalutata e trascurata nel corso del processo diagnostico di pazienti con una simile sintomatologia.
Spasmo coronarico, le cause
L’origine di tale quadro clinico è l’esagerazione patologica di riflessi fisiologici che regolano il tono, ovvero lo stato di contrazione e/o rilasciamento, della muscolatura che circonda, a mo’ di sfinteri, i principali vasi arteriosi coronarici.
I 3 strati, conosciuti come tonache, costituiscono la parete di tali vasi, ovvero l’intima, la media e l’avventizia.
Nella tonaca media è presente un discreto numero di fibrocellule muscolari lisce che sono appunto capaci di contrarsi e/o rilasciarsi, in risposta a stimoli specifici derivanti prevalentemente dal sistema nervoso centrale, modificando così il diametro del vaso e di conseguenza il flusso ematico.
In alcuni soggetti, tuttavia, questi “riflessi” possono risultare eccessivi e/o alterati, determinando un’ipercontrazione delle fibre muscolari lisce che circondano le coronarie: tale fenomeno è denominato vasospasmo.
Si vengono dunque a determinare veri e propri restringimenti il cui effetto è simile a quello indotto dalle stenosi coronariche legate alla “classica” malattia aterosclerotica: ischemia nel territorio di pertinenza di quella coronaria e, quindi, angina.
A differenza delle stenosi coronariche dell’aterosclerosi, tuttavia, questi restringimenti determinati dal vasospasmo sono transitori e reversibili, alla risoluzione, spontanea o indotta da terapia farmacologica, del vasospasmo.

Quali sono i sintomi dello spasmo coronarico?
Il sintomo tipico dello spasmo coronarico è l’angina pectoris, con tutte le sue caratteristiche tipiche come dolore toracico oppressivo retrosternale irradiato eventualmente al giugulo, alla bocca dello stomaco o alle braccia.
A differenza dell’angina pectoris tradizionale, tuttavia, quella vasospastica può non essere relazionata allo sforzo fisico ma può comparire anche a riposo o in associazione con determinati fattori scatenanti quali il freddo o l’alimentazione.
Il freddo in particolare rappresenta uno dei più noti fattori inducenti fenomeni vasospastici (non solo a livello cardiaco).
In ogni caso, l’angina di Prinzmetal può presentarsi sia come una sindrome cronica, con multipli episodi di dolore toracico più o meno aspecifico, sia invece in forma acuta, mimando in tutto e per tutto una classica sindrome coronarica acuta.
In alcuni casi, episodi particolarmente sostenuti di vasospasmo possono purtroppo determinare occlusioni coronariche talmente serrate da causare un infarto miocardico o, addirittura, arresti cardiaci (in genere su base aritmica secondaria all’ischemia estesa) talvolta anche fatali.
Diagnosi dell’angina vasospastica
Non esiste strumento non invasivo che consenta di diagnosticare l’angina vasospastica.
Ovviamente l’iter iniziale è quello tipico del dolore toracico, a seconda se esso si presenta in maniera cronica oppure in maniera acuta.
Per quanto riguarda i casi cronici, la valutazione cardiologica di questi pazienti, dopo l’anamnesi, la visita e l’ECG a riposo che in questi pazienti è generalmente del tutto normale, potrà comprendere uno dei classici esami per la ricerca di ischemia miocardica da sforzo.
Tra questi la prova da sforzo, l’ecostress o la scintigrafia miocardica; tuttavia, questi esami risulteranno alterati solo in quei pazienti in cui l’angina vasospastica è indotta dallo sforzo fisico.
Per quel che attiene ai casi acuti, invece, ci sarà il classico inquadramento iniziale del dolore toracico in Pronto Soccorso.
In genere tuttavia tali pazienti presentano alterazioni elettrocardiografiche di tipo ischemico (sopraslivellamento o sottoslivellamento del tratto ST, inversioni dell’onda T etc) e positivizzazione dei markers sierici di necrosi miocardica (troponina, CK-MB etc) tali da indirizzare rapidamente l’orientamento diagnostico quantomeno verso una diagnosi di sindrome coronarica acuta.
In ogni caso questi pazienti finiscono per essere indirizzati ad un esame coronarografico.
Solo la coronarografia infatti permette di “escludere”, in prima battuta, la presenza di ostruzioni (in termine tecnico, stenosi) “fisse” quali quelle determinate dall’aterosclerosi o comunque da trombi intracoronarici.
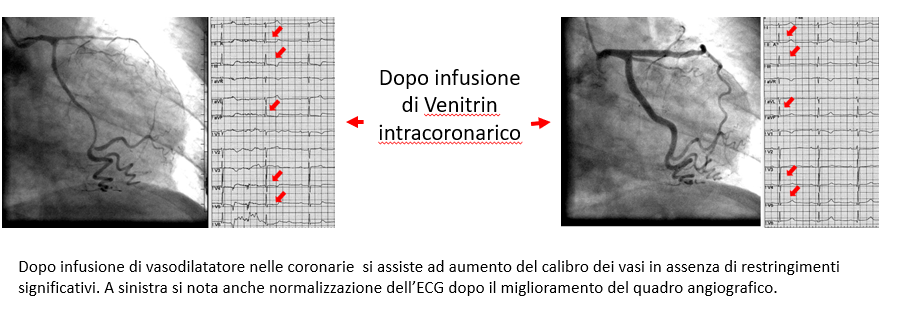
È norma fondamentale che il cardiologo interventista somministri sempre nitrati intracoronarici in corso di un esame coronarografico perché stenosi anche serrate osservabili all’inizio dell’esame possono in realtà rivelarsi di tipo vasospastico e quindi non necessitare dell’impianto di uno stent.
Alla diagnosi di angina vasospastica in corso di coronarografia si potrà quindi arrivare in due modi:
- evidenza di stenosi coronariche che regrediscono (o diminuiscono sensibilimente in severità) dopo somministrazione di farmaci vasodilatatori quali i nitrati per via intracoronarica.
In genere un tale riscontro è considerato indicativo di un problema vasospastico, sebbene si dovrebbe comunque considerare che una certa quota di vasospasmo è comunque legata all’atto di “Incannulare” le coronarie (questo vale soprattutto per l’origine delle coronarie). - evidenza di coronarie esenti da stenosi significative (del tutto indenni oppure con minimi segni di malattia aterosclerotica priva di rilevanza clinica). In quest’ultimo caso però per la diagnosi occorre procedere ai cosidetti test provocativi, con somministrazione intracoronarica di acetilcolina oppure intravenosa di metilergonovina, due agenti ad azione vasocostrittrice. Questi test in realtà sono praticati assai raramente, persino in centri di terzo livello, un po’ per un timore forse eccessivo di eventi avversi, un po’ perché in tanti casi si accetta una diagnosi presuntiva e si decide di fare terapia empirica.
In linea teorica, il test con i vasocostrittori andrebbe praticato in tutti i pazienti con evidenza di angina pectoris e/o di ischemia miocardica inducibile per differenziare l’angina di Prinzmetal dalla cosiddetta “sindrome X” o angina microvascolare. In quest’ultima si osserva una disfunzione non delle coronarie principali ma delle loro diramazioni, arteriole e letto capillare; anche questa è una sindrome tutto sommato “benigna”, come l’angina vasospastica, ma il trattamento farmacologico è diverso.
Trattamento dell’angina vasospastica
Il trattamento dello spasmo coronarico è basato sull’uso di vasodilatatori quali i calcio-antagonisti (verapamil, diltiazem, amlodipina) e i nitrati, sia per uso sublinguale che con formulazioni orali o con cerotto a lento rilascio.
Si ritiene che l’uso dei beta-bloccanti, farmaco cardine nel trattamento dell’angina pectoris tradizionale, sia controindicato nei pazienti con angina vasospastica per un rischio di effetto vaso-costrittivo mediato in realtà dal blocco di alcuni recettori alfa-adrenergici.
Tuttavia va anche detto che la maggior parte dei farmaci beta-bloccanti oggi in uso ha effetti molto selettivi e scarsa azione sui recettori alfa per cui questo rischio dovrebbe essere limitato ed il loro utilizzo potrebbe essere comunque vantaggioso per ridurre “l’affaticamento” del cuore e quindi entità e gravità degli episodi anginosi.
Altri farmaci antianginosi, come la ranolazina, possono trovare indicazione in casi refrattari.
Nelle forme particolarmente severe, che esordiscono con episodi di arresto cardiaco o complicate da aritmie maligne, andrebbe presa in considerazione l’idea di impiantare un pacemaker-defibrillatore.
Spasmo coronarico, la prognosi
È generalmente benigna (sopravvivenza a 5 anni media intorno al 97%), tranne per le forme estremamente gravi che esordiscono con sincope, quadri aritmici severi e/o con arresti cardiaci rianimati.
Prevenzione dell’angina vasospastica
I pazienti con spasmo coronarico devono innanzitutto evitare stimoli vasospastici quali il freddo, il fumo, l’assunzione di cocaina o di altre droghe e stimolanti.
Devono seguire in maniera rigorosa e costante la terapia farmacologica oltre a praticare uno stretto controllo dei fattori di rischio cardiologico per non sovrapporre problematiche di tipo aterosclerotico a quelle legate ai fenomeni vasospastici.
Contatta l’esperto in merito a questo argomento.
Dott. Fabio Magliulo
Cardiologo Emodinamista, esperto in diagnosi e terapia della cardiopatia ischemica
Dirigente Medico I livello
Asl Napoli 1
UOC Cardiologia
Ospedale San Giovanni Bosco
Napoli