La stenosi valvolare polmonare è una cardiopatia congenita comune che può manifestarsi sia in età pediatrica sia in età adulta. L’obiettivo di questo articolo è quello di descrivere le basi anatomiche e fisiologiche di tale patologia, i sintomi e gli esami diagnostici necessari, improntando l’attenzione su quando e come intervenire.
Indice
Anatomia della valvola polmonare
La valvola polmonare è una valvola cardiaca che separa il ventricolo destro e l’arteria polmonare. Durante la sua contrazione (“sistole ventricolare”), il ventricolo destro pompa il sangue deossigenato (“povero di ossigeno”) attraverso la valvola polmonare consentendo a quest’ultimo di raggiungere i polmoni dove verrà ossigenato. Una valvola polmonare normale è costituita da tre cuspidi che presentano una regolare escursione (“normale apertura”). Un lieve rigurgito di tale valvola è fisiologico (“normale”) ed è presente nella quasi totalità della popolazione sia adulta che pediatrica.
In alcune circostanze, la valvola polmonare presenta delle caratteristiche morfologiche diverse dalla normalità: displasica (con cuspidi ispessite, ipomobili o ridondanti) o bicuspide (con due cuspidi valvolari piuttosto che “le normali tre”). Queste anomalie morfologiche possono essere responsabili di una ridotta apertura della valvola polmonare con conseguente stenosi (ovvero ostruzione).

Epidemiologia, diagnosi e gestione clinico-terapeutica
La stenosi valvolare polmonare rappresenta l’8% delle cardiopatie congenite con una prevalenza di circa 1-5/10.000 nati vivi. Alcune sindromi genetiche (come la sindrome di Noonan o la sindrome di Alagille) si associano ad una maggiore incidenza di stenosi valvolare polmonare.
La diagnosi avviene attraverso un ecocardiogramma trans-toracico colorDoppler che consente di identificare sia le caratteristiche della valvola polmonare (tricuspide, bicuspide, displasica) sia l’entità della stenosi che potrà essere di grado lieve, moderato, severo o critica.
Pillole di Cardiologia Oggi:
“Il grado di stenosi viene identificato dal gradiente massimo che può essere espresso come la differenza di pressione massima tra arteria polmonare e ventricolo destro. Un gradiente massimo >64 mmHg identifica una stenosi di grado severo, tra 36-64 mmHg una stenosi di grado moderato, <36 mmHg una stenosi di grado lieve”.

Stenosi valvolare polmonare lieve o moderata
Il paziente è asintomatico e la diagnosi può essere effettuata sia in età pediatrica sia in età adulta tramite un ecocardigoramma trans-toracico colorDoppler effettuato di solito per riscontro di un soffio cardiaco alla visita cardiologica (o dal pediatra). In tali circostanze, non è necessario nessun intervento invasivo per “allargare” la valvola polmonare stenotica ed i pazienti possono condurre una vita regolare senza limitazioni specifiche sia nelle normali attività quotidiane sia nella pratica di attività sportive.
Tuttavia un follow-up con controlli cardiologici regolari nel tempo è necessario per valutare un eventuale peggioramento della stenosi. Recenti report hanno dimostrato come una stenosi polmonare di grado lieve resti tale nel 90% senza mostrare un’evoluzione verso un grado moderato o severo.
In tali casi (stenosi di grado lieve), il follow-up cardiologico può essere effettuato con controlli a lunga distanza (ogni 5 anni) data l’improbabile evoluzione verso un peggioramento.
Stenosi valvolare polmonare severa
Sebbene la definizione di stenosi “severa” indichi un’ostruzione “importante” della valvola polmonare, i pazienti sono spesso asintomatici. Tale anomalia infatti viene ben tollerata, soprattutto in età pediatrica e nelle fasi iniziali. Tuttavia, la persistenza di una stenosi polmonare severa determina un progressivo sovraccarico del ventricolo destro che è costretto a “lavorare” a pressioni più elevate per poter “vincere” l’ostruzione della valvola stenotica.
In assenza di un intervento percutaneo (o chirurgico in alternativa) di allargamento della valvola polmonare, il ventricolo destro riduce progressivamente la sua capacità lavorativa ed il paziente può presentare sintomi clinici evidenti come affaticamento e dispnea che inizialmente possono essere solo da sforzo ma che col tempo possono insorgere anche a riposo.
Anche in tal caso, la diagnosi viene effettuata tramite un ecocardigoramma trans-toracico colorDoppler effettuato o per riscontro di un soffio cardiaco alla visita cardiologica (nelle fasi iniziali di una stenosi severa) o per l’insorgere dei suddetti sintomi (affaticamento e dispnea). Nei casi di stenosi valvolare polmonare severa, il trattamento di prima scelta è la valvuloplastica polmonare percutanea che consente di allargare la valvola ostruita.

Stenosi valvolare polmonare critica
In tale circostanza la valvola polmonare si presenta così ostruita da rendere minimo il flusso attraverso essa. In tali pazienti, il flusso di sangue alle arterie polmonari (e quindi ai polmoni) è garantito dal dotto arterioso, un vaso fisiologicamente pervio durante l’epoca fetale ma che va incontro a chiusura spontanea nei primi giorni di vita.
Il progressivo restringimento di tale vaso determina una progressiva riduzione del flusso di sangue ai polmoni con conseguente desaturazione (e cianosi) dei piccoli pazienti, che per tali motivi, risultano essere sintomatici già in età neonatale.
Tale dotto arterioso è necessario per consentire la sopravvivenza di questi neonati e per tale motivo viene mantenuto aperto attraverso l’infusione endovenosa di un farmaco: le prostaglandine (o PGE). Anche in tali pazienti, la valvuloplastica polmonare percutanea è il trattamento di prima scelta per consentire l’allargamento di una valvola polmonare così stenotica.
Tuttavia, a differenza dei pazienti con stenosi valvolare polmonare severa, spesso questi neonati si presentano ancora sintomatici (cianotici) dopo l’allargamento della valvola polmonare poiché il ventricolo destro presenta una disfunzione (diastolica) avanzata conseguente alla criticità della stenosi polmonare. In tali pazienti, il ventricolo destro non è in grado di garantire un adeguato flusso di sangue ai polmoni nonostante la riapertura della valvola polmonare.
Per tale motivo, in questi casi, si rende necessario un ulteriore intervento percutaneo in età neonatale: la stabilizzazione del dotto arterioso con stent. Con quest’ultimo intervento (effettuato circa 7-15 giorni dopo la valvuloplastica polmonare) viene rilasciato uno stent (“una rete di metallo”) nel dotto arterioso per impedire a quest’ultimo di chiudersi, garantendo un adeguato flusso ai polmoni (garantito dal dotto arterioso) in attesa di una completa ripresa della funzione del ventricolo destro.
Valvuloplastica polmonare percutanea
La valvuloplastica polmonare percutanea è una procedura invasiva che consente di allargare una valvola polmonare stenotica. La procedura, se necessario, può essere effettuata in qualsiasi fascia di età (neonati, lattanti, bambini e/o adulti), sebbene risulti essere più complessa nei neonati di basso peso (soprattutto se <2 kg).
Pillole di Cardiologia Oggi:
Il termine “percutaneo” si riferisce a qualunque intervento invasivo che non viene effettuato attraverso tecniche chirurgiche che prevedono l’apertura del torace (in ambito cardiaco), ma bensì pungendo un vaso arterioso o venoso che viene usato come “accesso vascolare” per arrivare con dei “cateteri” fino al cuore ed alle lesioni da trattare.
L’intervento inizia pungendo una vena femorale (a livello della regione inguinale destra o sinistra) come “accesso vascolare”. Successivamente con dei piccoli cateteri si raggiunge il ventricolo destro e viene effettuata un’iniezione di mezzo di contrasto che consente di visualizzare angiograficamente la valvola polmonare stenotica.
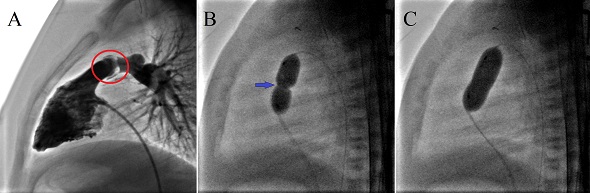
Figura. Valvuloplastica polmonare percutanea con palloncino. Il box a sinistra (A) mostra una ventricolografia destra che mette in evidenza una valvola polmonare displasica con cuspidi ispessite e con ridotta apertura (cerchio rosso). Il palloncino viene posizionato a livello della valvola polmonare stenotica e gonfiato. Mentre si gonfia il palloncino (B) si noterà inizialmente una incisura (freccia blu) che corrisponde al “punto stretto” della valvola. Continuando a gonfiare il palloncino (C), l’incisura cederà sottolineando un adeguato allargamento della valvola stenotica.
Dopo aver “superato” la stenosi, viene gonfiato un palloncino all’interno della valvola che viene in questo modo allargata. Durante il gonfiaggio del palloncino, si assiste di solito al cedimento di una tenace incisura sul pallone che è una prova indiretta dell’efficacia della valvuloplastica polmonare (vedi figura in alto).
Il palloncino viene a questo punto rimosso. Nessun materiale estraneo o protesi viene rilasciata all’interno del cuore del paziente. L’efficacia della procedura viene poi valutata sia ecocardiograficamente (notando una riduzione dell’entità della stenosi valvolare polmonare) sia emodinamicamente (notando una riduzione della differenza di pressione tra arteria polmonare e ventricolo destro).
La procedura, sebbene non sia paragonabile come invasività ad un intervento chirurgico (dato che non vi sono cicatrici, non viene aperta la gabbia toracica, non viene arrestato il cuore per allargare la valvola, ecc.), è però comunque un intervento invasivo e quindi non risulta essere scevra da rischi. Sebbene vengano seguite rigide regole di sicurezza per tutelare al massimo il paziente sottoposto alla procedura, è possibile che la dilatazione di una valvola stenotica possa essere complicata dalla rottura completa della struttura dilatata, tale da richiedere un trattamento chirurgico d’emergenza. Il rischio di complicanze maggiori è stato quantizzato in circa lo 0.5-3.5% dei casi.
La procedura consente un adeguato allargamento della valvola polmonare in circa il 95-98% dei casi. Tuttavia, nei restanti casi, tale risultato non viene raggiunto a causa di una valvola estremamente ispessita che non riesce ad essere allargata dal palloncino oppure della concomitante presenza di una stenosi sotto- o sopra-valvolare polmonare. In questi ultimi casi, l’intervento chirurgico è l’unica strategia possibile per ottenere la risoluzione della stenosi polmonare.
La dilatazione con palloncino è una procedura spesso definitiva; infatti, i pazienti spesso non necessitano di ulteriori procedure percutanee o chirurgiche durante la loro vita. Tuttavia, in una piccola quota di casi (2-7%) può essere necessario o ripetere la dilatazione della valvola con palloncino (se dovesse ripresentarsi una stenosi di grado severo) oppure l’impianto (di solito percutaneo, raramente chirurgico) di una protesi valvolare biologica a livello polmonare (nei casi in cui dopo l’efficace dilatazione della valvola polmonare, dovesse svilupparsi poi un rigurgito di grado severo della stessa valvola).
Conclusioni
La stenosi valvolare polmonare è una cardiopatia congenita frequente che può essere diagnosticata in qualunque fascia di età con un ecocardiogramma trans-toracico colorDoppler. I pazienti sono spesso asintomatici, sebbene a volte possano presentarsi con affaticamento e/o dispnea. Nei casi di stenosi polmonare critica, i piccoli pazienti sono severamente sintomatici fin dall’età neonatale ed un’immediata somministrazione endovenosa di prostaglandine è necessaria per mantenere pervio il dotto arterioso.
La valvuloplastica polmonare percutanea con palloncino è una procedura che consente spesso la completa risoluzione della stenosi valvolare polmonare; tuttavia, nei pazienti con stenosi polmonare critica, la valvuloplastica con palloncino viene frequentemente seguita da un’altra procedura percutanea per mantenere aperto il dotto arterioso (la stabilizzazione del dotto con stent) in attesa di una completa ripresa del ventricolo destro.
Contatta l’esperto in merito a questo argomento
Dott. Mario Giordano
Cardiologo Emodinamista Pediatra, esperto nel trattamento delle cardiopatie congenite
Dirigente Medico I livello
UOC Cardiologia ed UTIC pediatrica
Università degli studi della Campania “Luigi Vanvitelli”
AORN “dei Colli – Ospedale Monaldi
Napoli